2018 年 8 月 31 日,中华医学会呼吸病学年会 2018(CTS 2018)暨第十九次全国呼吸病学学术会议上,上海市肺科医院徐金富教授分享了「逃过呼吸科医师法眼的肺结核」。
肺结核有多能「逃」?有研究显示:
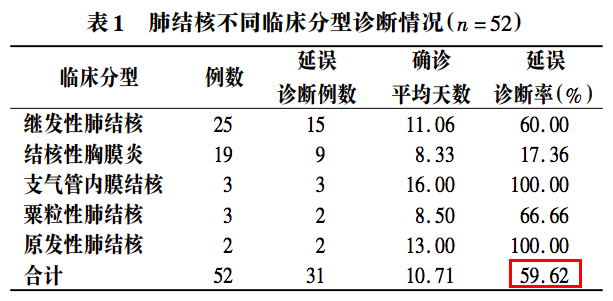
来源:李秋梅. 肺结核在综合性医院的诊断情况分析 [J]. 临床误诊误治, 2006, 19(4):18-19.
临床上,肺结核的诊断标准是什么?容易和什么呼吸系统疾病误诊?下文一一揭秘。
肺结核「典型症状」不典型
先让我们回顾下肺结核的典型症状:午后低烧、咳嗽、咳痰、咳血、胸痛胸闷、夜间盗汗等。
临床上,肺结核的临床表现常常不像教科书所述的那么典型,其起病症状各不相同:
以感冒或流感样症状起病:往往表现频发「感冒」或「感冒持久」不愈;
以风湿病样表现起病:如长期低热、关节痛,部分患者下肢出现结节样红斑、环形红斑等,多见于中老年女性;
存在一些特殊表现,多见于青少年女性,表现为多发性关节炎,以四肢大关节较常受累;伴或不伴皮肤损害。
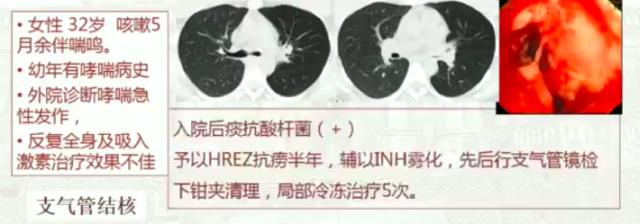
肺结核常以慢性呼吸道症状起病,但若患者合并慢阻肺、支气管哮喘、尘肺等基础疾病史,常常会被忽略。
会上,徐教授分享了一个有哮喘病史的患者的病例进行补充说明:
氟喹诺酮类药物,你用对了吗?
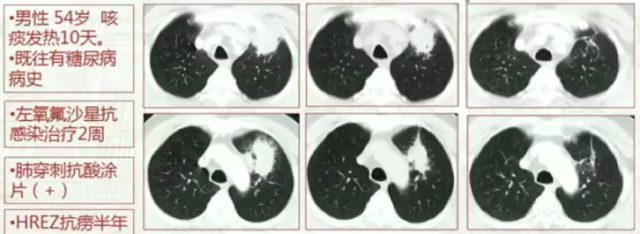
氟喹诺酮类抗菌药物能使患者短期内出现病情好转,会掩盖肺结核病情,导致肺结核的延误诊断。
临床上,医师们应经验性评估肺结核的可能性,如果可能性较大,应避免使用氟喹诺酮类药物。举个例子:
不重视痰检与有创检查!
在万方数据库中搜索「肺结核、误诊误治」,可以找到 2001~2017 年发表的肺结核误诊误治共 44 篇。
徐教授提醒大家,除了普通的结核图片外,还应注意痰结核培养的送检,指导患者多次送检,以便提高痰标本的质量。
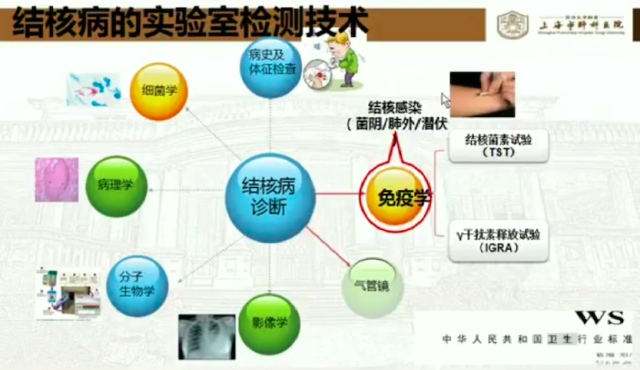
目前,《中华人民共和国卫生行业标准》推荐的结核实验室检测技术如下:
QFT 检查是使用对结核菌的特异抗原调查是否传染了结核菌的一种检查。它在呼吸科的应用包括:

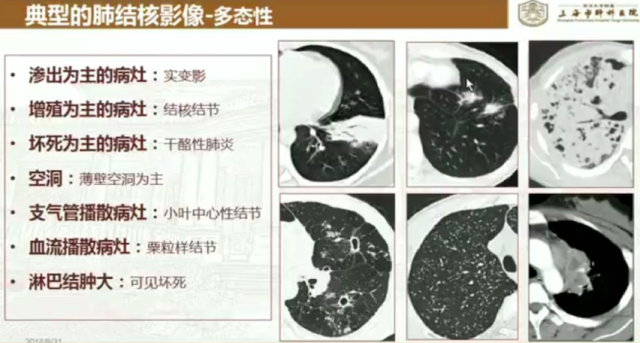
肺结核影像的「三多三少」
多灶性:多见于肺上叶尖后段、肺下叶背段、基底段;但可多叶段累及;
多态性:即同时呈现渗出、增殖、纤维和干酪性病变,也可伴有空洞;
多钙化:钙化是结核病理演变过程中常见的结局之一;
少肿块:结核球为主病灶呈一圆球形,球形干酪灶的周围有纤维包膜,特光整;
少堆聚:肺结核病灶以增殖-干酪-坏死为主时,CT 显示密度均匀;
少增强:结核干酪灶血管分布少或无血供。
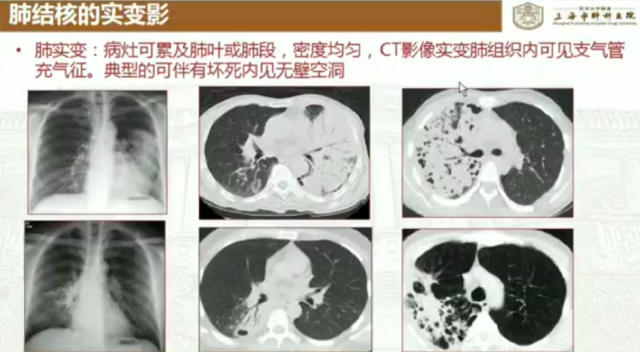
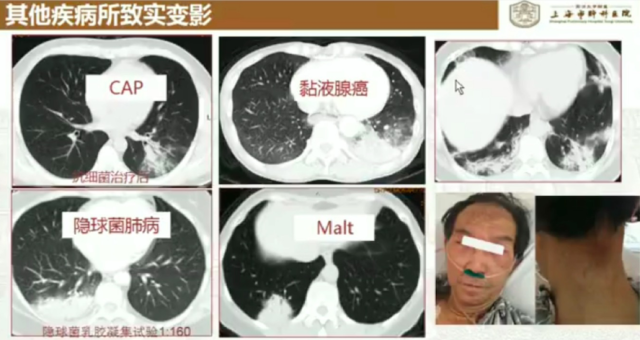
1. 实变
2. 结节
肺结核的结节主要分为树芽征(小叶中央型结节)、栗粒性结节(随机分布)、结核结节(直径相对较大,分布随机)。
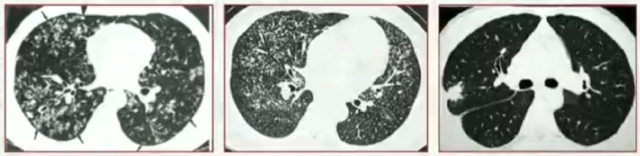

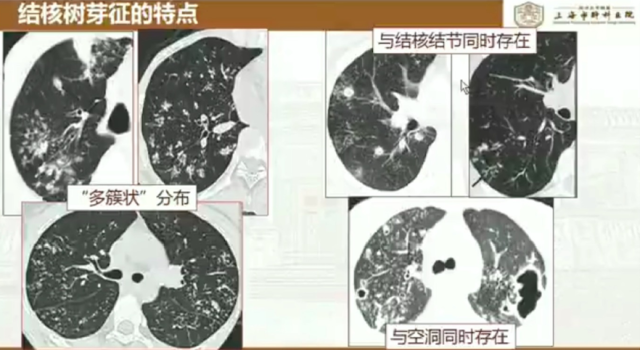
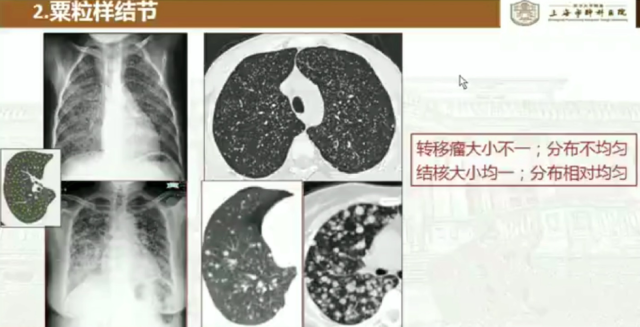
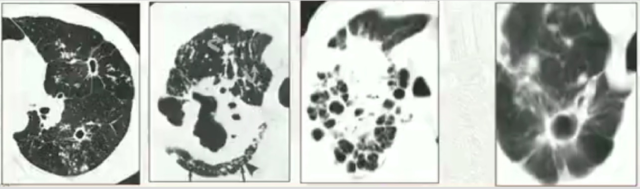
3. 空洞
空洞是干酪病灶的液化及液化物的排出,并引入空气后行成的病灶。肺结核的空洞有以下 3 种特点:
薄壁空洞:典型结核性空洞;
厚壁空洞:非典型;
虫蚀样空洞:干酪样坏死内空洞(无壁空洞)。
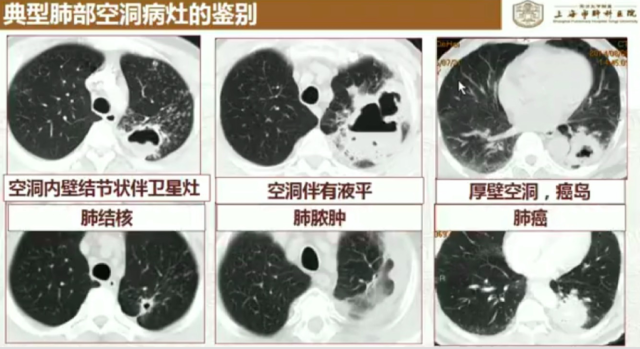
鉴别方法:根据空洞大小、洞壁厚度形态、以及空洞周围的异常形态进行鉴别。
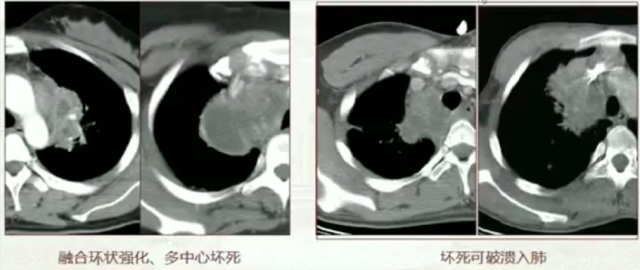
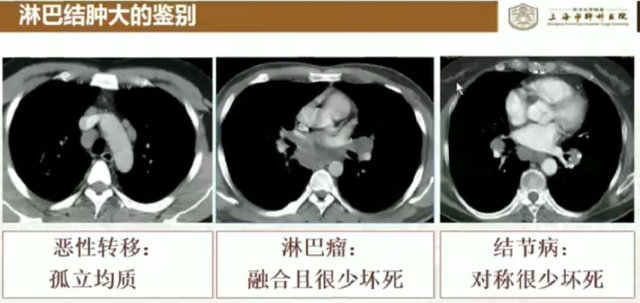
4. 淋巴结肿大
淋巴结结核病理改变的基础是炎症渗出、结节增生和干酪样坏死,病变转愈可见纤维化、钙化。
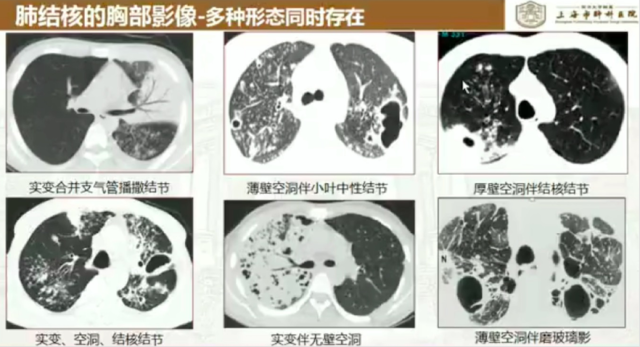
肺结核影像,表现有点不典型
1. 实性肿块型
2. 间质改变为主型

3. 胸膜多发结节型

总结:
肺部疾病的鉴别诊断需考虑到我国的结核病现状;
诊断肺结核前要鉴别肺部其他疾病,重视细节问题;
借助多种检查手段(尤其氏有创检查)查找循证医学证据。
备注:图片来源为 CTS 2018 徐教授课件
